DEFINICION
|
El
asma es la enfermedad crónica grave más común
de la infancia, que se caracteriza por tos, pecho
apretado, falta de aliento y silbido al respirar.
Es una causa muy común de consulta médica.
Ocurre
por aumento de la reactividad de traquea y bronquios
a varios
|
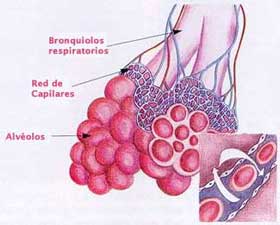 |
| estímulos
lo que produce estrechamiento generalizado de las
vías respiratorias. Estos cambios son reversibles
en forma espontánea o con tratamiento. |
 |
En
bebés y niños, el asma puede aparecer como tos,
respiración rápida o ruidosa, o congestión del pecho,
sin los otros síntomas que se manifiestan en los
adultos. |
DIAGNOSTICO
El
diagnóstico y el control adecuados del asma infantil
requiere que el médico reconozca las características
especiales del asma infantil. Para efectuar un diagnóstico,
el médico considera: los antecedentes familiares
del niño en cuanto a asma y alergias así como antecedentes
médicos personales, los cuales a menudo da uno de
los padres en vez del niño; alérgenos e irritantes a
los cuales está expuesto el niño; frecuencia y gravedad
de los síntomas; otros factores tales como infecciones
respiratorias, que pueden considerarse como explicaciones
del silbido; medidas objetivas de la respiración, generalmente
mediante el uso de una máquina llamada espirómetro.
Signos
y Síntomas
En
los niños, los síntomas de asma pueden interferir con
muchas actividades escolares y extracurriculares. Los
padres pueden notar que su hijo tiene menos energía
que sus pares al jugar, o pueden notar que el niño trata
de limitar o evitar las actividades físicas para no
toser o silbar, lo cual ocurre cuando el aire debe pasar
por las vías respiratorias estrechadas típicas del asma.
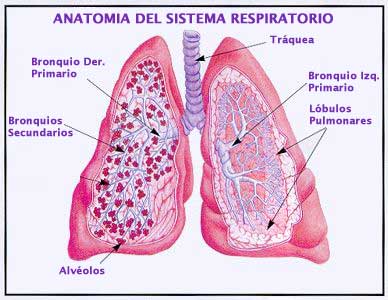
La
respiración normal debe ser silenciosa; un niño con
asma respira ruidosamente. A menudo los niños no identifican
como tales las señales más sutiles del asma, como el
pecho apretado, porque están acostumbrados a vivir así.
Muchas veces, los ataques repetidos o constantes pueden
ser el único síntoma observable en los niños pequeños.
Hasta el 80% de los niños con asma desarrolla síntomas
antes de los cinco años. Por lo tanto, el médico del
niño debe confiar especialmente en las observaciones
de los padres para determinar los síntomas del asma
y realizar el diagnóstico correcto.
Algunos
niños silban al respirar por infecciones respiratorias,
las cuales pueden desaparecer al crecer. Para diferenciar
entre estas infecciones y el asma puede necesitar pedirle
a un médico experimentado que observe al niño en sus
primeros años de vida para determinar si persisten los
episodios de silbido o se resuelven en algunos años.
La persistencia del silbido al respirar puede indicar
asma, la cual puede tratarse tan pronto sea posible
para evitar futuras complicaciones y efectos de largo
plazo.
El
asma puede también desencadenarse debido a antecedentes
familiares de alergia y la exposición del niño a los
alérgenos (cualquier sustancia que puede desencadenar
una alergia).
FACTORES
DESENCADENANTES
Los
alérgenos comunes son:
Los
excrementos de ácaros del polvo y cucarachas,caspa animal
(escamas de piel muerta),polen, moho, medicamentos,
alimentos,
Otros
factores irritantes:
Infecciones virales o sinusales, ejercicio, reflujo
gastroesofágico, ansiedad emocional, rinitis
alérgica, humo de cualquier fuente, sustancias
químicas en el aire, vapores, gases, olores fuertes
de pinturas, perfumes, limpiadores, polvo de tiza, carbon
o talco.
Condiciones
metererológicas cambiantes, tales como cambios
de temperatura y humedad, presión barométrica o vientos
fuertes
Las
infecciones virales tales como resfriados o neumonías
virales pueden desencadenar o agravar el asma, especialmente
en niños pequeños. Estas infecciones pueden irritar
las vías respiratorias, la nariz, garganta, los pulmones
y los senos nasales, además esta mayor irritación a
menudo desencadena ataques de asma.
Por
otro lado, la sinusitis (una inflamación de las cavidades
que se hallan alrededor de los ojos y detrás de la nariz)
puede desencadenar el asma. Los síntomas de sinusitis
pueden incluir silbido al respirar, goteo postnasal,
tos, dolores de cabeza, presión o dolor sinusal, o nodos
linfáticos agrandados. El exceso de drenaje de mucosa
en la nariz, garganta y tubos bronquiales causado por
la sinusitis puede desencadenar o agravar el asma.
| El
ejercicio físico extenuante también puede desencadenar
ataques. El hecho de respirar por la boca, hacer
ejercicio en el aire frío y seco o hacer actividades
extenuantes o prolongadas tal como correr distancias
medianas a largas puede aumentar la probabilidad
del asma inducida por el ejercicio. |
 |
La
enfermedad de reflujo gastroesofágico, un trastorno
en que fluye ácido estomacal hacia arriba por el esófago,
afecta hasta al 89% de los pacientes con asma. Los síntomas
incluyen acidez estomacal grave o repetida, eructos,
asma nocturna, mayores síntomas de asma después de comidas
o ejercicio, o frecuente tos y ronquera. El tratamiento
del reflujo esofágico es a menudo beneficioso también
para los síntomas del asma.
Algunos
adultos con asma pueden experimentar un ataque de asma
a consecuencia de tomar ciertos medicamentos. Estos
pueden incluir la aspirina u otros fármacos anti-inflamatorios
sin esteroides, tales como ibuprofeno; y beta-bloqueadores
(utilizados para tratar enfermedades cardíacas, hipertensión
o migrañas). Hasta el 19% de los pacientes adultos con
asma experimenta sensibilidad a la aspirina o a los
fármacos anti-inflamatorios sin esteroides. Antes de
tomar algún medicamento sin receta, los asmáticos deben
consultar a sus médicos.
Para
alrededor del 6-8% de los niños con asma, comer ciertas
comidas o diversos aditivos de alimentos puede desencadenar
síntomas de asma. Entre los culpables cabe mencionar
la leche, los huevos, mani, las nueces de árboles, el
trigo, el pescado y los mariscos. Si alguno de estos
alimentos desencadena ataques de asma, el mejor remedio
es evitar comerlo.
Los
factores emocionales por sí solos no pueden provocar
el asma. Sin embargo, la ansiedad y la tensión nerviosa
pueden causar fatiga, lo cual también puede aumentar
los síntomas de asma y agravar un ataque. Al igual que
con cualquier otro trastorno crónico, son importantes
los factores como el descanso, la nutrición y el ejercicio
adecuados para el bienestar general y pueden ayudar
a controlar el asma.
Si
sospecha que los alérgenos son responsables del asma
de su hijo, llévelo a un especialista
en alergias para los exámenes y tratamientos
correspondientes sobre cómo limitar la exposición del
niño a los alérgenos.
Es
fundamental que los niños estén protegidos contra los
irritantes como el humo del tabaco, pues esto causa
la irritación crónica de las vías respiratorias. Los
estudios han documentado que los niños nacidos de madres
fumadoras o que viven con un fumador tienen una incidencia
mucho mayor de asma e infecciones respiratorias.
Basándose
en los antecedentes del niño y sus síntomas, un médico
debe considerar diversas condiciones además del ambiente
del niño al efectuar un diagnóstico de asma.
MEDIDAS
GENERALES DE CONTROL PARA ASMA
Las
metas para controlar el asma infantil son:
-
Controlar el asma reduciendo los factores desencadenantes
ambientales, promoviendo un estilo de vida saludable
con niveles adecuados de descanso, ejercicio y nutrición,
asegurándose de usar el medicamento correcto.
-Promover
la salud emocional para que el niño se considere a sí
mismo una persona saludable, no enferma, y tenga confianza
en su capacidad para enfrentar desafíos y tener éxito.
-Evitar
que los síntomas afecten los niveles de energía del
niño, su concentración, atención, relaciones con sus
pares, actividad física y bienestar general.
-Una
vez diagnosticada el asma, el médico y los padres o
cuidadores del niño trabajarán con el niño en un plan
de tratamiento y control eficaz. Si el niño es muy pequeño,
los padres o cuidadores deben ayudar observando posibles
síntomas de asma, ayudando al niño a usar un dispositivo
llamado medidor de flujo máximo para medir objetivamente
la facilidad o dificultad para respirar, y asegurar
que el niño reciba los medicamentos adecuados cuando
sean necesarios.
-Los
niños mayores pueden seguir un plan de tratamiento y
control por sí solos con menos supervisión. Sin embargo,
si el asma de un niño se hace difícil de controlar,
puede deberse a que éste requiere supervisión más cercana
de los padres.
Cuando
su hijo recibe el diagnóstico del asma, los padres a
menudo formulan preguntas como: ¿Cuál es la evolución
natural del asma? ¿Se le pasará a mi hijo una
vez que crezca? ¿Mejorarán los síntomas?
Dado que el asma es una enfermedad que no sigue un curso
fijo, no es posible predecir los síntomas de un niño
en particular ni su avance clínico. Algunos niños tienen
síntomas de asma que mejoran durante la adolescencia,
mientras otros empeoran.
A
menudo, los síntomas en los niños pequeños parecen resolverse,
pero su asma puede reaparecer más adelante. Sin embargo,
en la mayoría de los niños, puede controlarse el asma
con el control y tratamiento adecuados.
Si
bien el asma es una enfermedad crónica, no debe ser
una enfermedad progresivamente debilitante. Un niño
con asma puede tener pulmones que funcionan normal o
casi normalmente con el control y los medicamentos adecuados.
También es muy posible que un niño con asma tenga una
resistencia normal e inclusive se destaque en los deportes:
muchos atletas olímpicos tienen asma.
Los
padres pueden sentir la urgencia de restringir la actividad
física de su hijo asmático para evitar el silbido al
respirar. Pero una vez que el niño esté tomando los
medicamentos adecuados, el ejercicio aeróbico debe formar
parte de sus actividades diarias, porque mejora el funcionamiento
de las vías respiratorias. Debe
fomentarse en los niños su participación en actividades
normales tanto como sea posible.
DISPOSITIVOS
Y MEDICAMENTOS
Como
parte de un plan eficaz de control del asma, el médico
del niño puede recetar medicamentos y dispositivos específicos.
Dado que el asma es una enfermedad crónica, requiere
un control continuo y tratamiento adecuado.
 |
Estos
pueden incluir un medidor de flujo máximo para medir
la facilidad de respiración, inhaladores de dosis
medida, espaciadores que se instalan en los inhaladores,
nebulizadores que administran medicamento en forma
de rocío, inhaladores de polvo seco o medicamentos
orales (tabletas). |
El
médico no sólo debe recetar estos medicamentos y dispositivos,
sino también enseñar a los niños y padres a usarlos
correctamente. Los niños mayores pueden utilizar los
inhaladores de dosis medida y los inhaladores de polvo
seco, y pueden administrar distintos tipos de medicamentos.
Los
nebulizadores son especialmente útiles para los niños
pequeños o aquellos cuya asma no se controla bien con
otros medicamentos.
Para
el asma grave, pueden ser necesarios los medicamentos
orales. Es importante que los padres tengan presente
la manera en que funcionan ciertos medicamentos así
como sus efectos secundarios. Por ejemplo, los medicamentos
orales son más susceptibles a producir efectos secundarios
que los medicamentos inhalados. Dependiendo del medicamento
usado, los efectos secundarios pueden ser dolor de cabeza,
temblores de las manos, dolor de estómago o cansancio
(también causado por el asma nocturna).
Estos
efectos secundarios pueden afectar el nivel de concentración
del niño, su capacidad de escritura o aprendizaje en
la escuela. Los maestros y padres deben colaborar para
identificar estos síntomas. Entonces los padres pueden
cooperar con el médico del niño para determinar si se
necesita un cambio de medicamento o dosis. Un especialista
en asma recetará el medicamento que sea mejor y más
eficaz para el niño.
Es
importante que el niño continúe tomando los medicamentos,
según las instrucciones, aun cuando se sienta bien.
Muchos deben tomarse regularmente, aun cuando no haya
síntomas, para mantener el funcionamiento óptimo de
las vías respiratorias.
Entre
los medicamentos empleados para controlar y tratar el
asma se incluyen:
1.
Agentes anti-inflamatorios tales como cromolyn o
nedocromil, que detienen el desarrollo de la inflamación
en los pulmones, como también ayudan a prevenirla.
2. Corticosteroides (no relacionados con los
esteroides de los cuales abusan algunos atletas), es
un medicamento efectivo que se usa en forma inhalada
(tópica) u oral (sistémica), dependiendo de la gravedad
del asma
3. Broncodilatadores, generalmente usados como "medicamentos
de rescate" para abrir los tubos bronquiales para que
pueda fluir más aire a través de ellos. Los broncodilatadores
incluyen beta-agonistas, teofilina y anticolinérgicos,
además vienen en forma inhalada, tabletas, cápsulas,
líquido o inyectable. El salmeterol es un broncodilatador
de acción prolongada que, junto con un medicamento anti-inflamatorio,
se usa para fines de mantenimiento en el control de
los síntomas de asma.
4. Anti-leucotrienos, que combaten potentes agentes
químicos llamados leucotrienos responsables de la inflamación
de las vías respiratorias dentro del cuerpo. Estos medicamentos
orales son bastante nuevos y se usan en el tratamiento
del asma crónica.
Cuanto
mejor informado esté usted sobre sus factores desencadenantes
y el control del asma, menos síntomas de asma interferirán
con sus actividades. Es importante evitar sus factores
desencadenantes, trabajar con su médico para diseñar
un plan de control y tomar los medicamentos adecuados
recetados. Juntos, usted y su especialista en alergias,
pueden cooperar para asegurar que el asma no interfiera
con una óptima calidad de vida.
Uso
correcto del Inhalador de Dosis Media (IDM)
Todos
los inhaladores de dosis medida vienen con instrucciones,
las cuales se deben seguir al pie de la letra. Los asmáticos
o sus cuidadores deben solicitar al médico que lo recete,
darle una demostración del uso del IDM específico. Esto
debe hacerse nuevamente en la farmacia si es necesario,
y la técnica debe evaluarse al efectuar visitas posteriores
al doctor. Si está usando un espaciador o cámara de
depósito, asegúrese de seguir las instrucciones específicas
que vienen con cada cual.
 |
Asimismo,
los IDM que se usan para administrar medicamentos
tales como bitolterol, pirbuterol y triamcinalona
son algo diferentes de otros IDM. Para tener la
certeza de usar correctamente su inhalador, solicite
demostraciones específicas de todos y cada uno de
los dispositivos de inhalación que deba usar. |
Aunque
se usan para administrar diferentes medicamentos, muchos
IDM son similares. Las siguientes son las instrucciones
que se aplican a muchos de estos inhaladores:
- Agite el inhalador bien inmediatamente antes de
cada uso, luego quite la tapa de la boquilla. Si no
está puesta la tapa, revise la abertura de la boquilla
en busca de objetos extraños antes de cada uso.
- Anote las inhalaciones que tome. Algunos fabricantes
incluyen una tabla para marcarlas en la hoja de instrucciones
para el paciente. También hay un dispositivo disponible
que se conecta al inhalador y permite a los pacientes
tomar nota del número de dosis tomadas.
- En el caso de medicamentos de mantenimiento diario,
divida el número de inhalaciones por envase (impreso
en el envase o en la información del paciente dispensada
con el medicamento) por el número de dosis tomadas
cada día para calcular cuántos días más durará y cuándo
debe cambiar de IDM.
- El método ampliamente usado de sumergir el inhalador
en agua para ver si flota es impreciso. Deseche el
envase después de haber usado el número de inhalaciones
que indica la etiqueta. Después de ese punto, no puede
tener la certeza de estar recibiendo la cantidad correcta
de medicamento por inhalaciones.
- Pruebe el rocío del inhalador antes del uso inicial
si no lo ha utilizado en un mes o más. En lo sucesivo,
no es necesario hacer esto antes de cada uso.
- Exhale por la boca para vaciar los pulmones. Coloque
el inhalador a 2.5 a 5 cm de la boca abierta (técnica
de boca abierta).
- Presione firmemente hacia abajo y totalmente sobre
la parte superior del envase de metal con el dedo
índice mientras inhala profunda y lentamente por la
boca.
- Después de inhalar el medicamento, continúe inhalando
todo lo que pueda y procure retener el aliento durante
cinco a 10 segundos para que el medicamento pueda
funcionar.
- Espere 30-60 segundos y agite el inhalador nuevamente.
Repita estos pasos para cada inhalación según lo recete
su doctor.
- Vuelva a colocar la tapa de la boquilla después
de cada uso y asegúrese de limpiar el inhalador completa
y frecuentemente.
- Retire el envase de metal y limpie la carcasa y
la tapa de plástico enjuagándolas totalmente en agua
corriente tibia por lo menos una vez al día. (No sumerja
los envases de metal que contienen cromolyn o nedocromil.)
- Después de secar totalmente la carcasa y la tapa
de plástico, vuelva a colocar suavemente el envase
en la carcasa con un movimiento de giro y ponga la
tapa.
- Si está usando un inhalador corticosteroide, enjuáguese
la boca haciendo gárgaras con agua y escupiendo después
de llevar a cabo las inhalaciones.
Uso
de nebulizadores
Los
nebulizadores administran eficazmente los medicamentos
para el asma en forma de rocío fino a través de boquillas,
mediante mascarillas de tamaño diferente para ajustarse
a bebés hasta adultos, o a través de tubos en T.
El
medicamento nebulizado para el asma es especialmente
útil en el caso de bebés, niños pequeños y algunos pacientes
ancianos que no pueden usar un IDM.
Los
nebulizadores también se emplean a menudo con niños
mayores y adultos como terapia intensiva para ayudar
a revertir los ataques agudos de asma.
Hay
muchos nebulizadores en el mercado que ofrecen características
como tamaño pequeño y portátil, pilas o adaptadores
para usar en automóviles.
Insistimos
en que es necesario recibir instrucciones adecuadas
para usar el nebulizador. El personal de salud que trabaja
con el médico que receta el tratamiento con nebulizador
puede demostrar su uso correcto.
ASMA
EN EL COLEGIO
El
niño, la familia, el médico y el personal escolar deben
trabajar juntos para prevenir o controlar los síntomas
de asma en la escuela. Muchos niños con asma se avergüenzan
de necesitar medicamento. En algunos casos, los niños
pueden tener dificultades porque se les exige ir a otra
parte de la escuela, como la oficina de enfermería,
para tomar su medicamento.
Los
funcionarios y los padres deben crear un ambiente de
apoyo. Con la aprobación de médicos y padres, los niños
con asma en edad escolar deben poder llevar consigo
sus inhaladores de dosis medida en todo momento y usarlos
según los necesiten.
Para
asegurar una atención óptima en la escuela, los padres
deben también tomar las siguientes medidas:
1.
Informe a todo el personal correspondiente de la escuela
sobre el asma del niño; reunirse con los maestros, la
enfermera de la escuela, el entrenador y tal vez el
rector al comenzar el año escolar.
2.
Pida al doctor del niño que explique los medicamentos
para el asma que debe tomar el niño y sus posibles efectos
secundarios.
3.
Enfatice que debe permitirse al niño tomar los medicamentos
requeridos a tiempo.
4.
Pídales que ayuden cuando los ataques de asma requieran
tratamiento inmediato, pero que traten "normalmente"
al niño con asma igual que a los demás niños.
5.
Antes de que un niño con asma comience una clase
de educación física, pida al doctor que escriba una
carta al maestro/entrenador describiendo la naturaleza
del asma inducida por el ejercicio, técnicas de prevención,
señales de precaución y que explique el programa de
control del asma del niño.
Dado
que ciertas condiciones ambientales, como el aire frío
y seco, el viento, la contaminación o los niveles de
polen o moho presentes en el aire, pueden aumentar los
síntomas de asma de un niño, el niño y el maestro/entrenador
deben saber cuáles medicamentos administrar para prevenir
el asma inducida por el ejercicio.
Para
que los niños con asma funcionen normalmente, el personal
escolar, las familias y los cuidadores médicos deben
comunicarse eficazmente y colaborar para animarlos a
participar plenamente en actividades con sus pares.
Este trabajo de equipo ayudará a crear un ambiente positivo,
saludable y seguro para el niño, tanto dentro como fuera
de la escuela, y asegurar un cuidado óptimo.
Julio
2000
Tomado
y Adaptado de la American Academy of Allergy, Asthma
and Immunology - Public Patient Resource Center
Natalia
Jaramillo - Enfermera Licenciada, U.J.
Editora - Contusalud.com
|
