|
DEFINICION
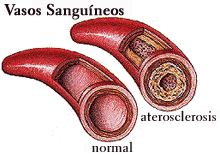 |
Arteriosclerosis
es un término general que designa varias
enfermedades en las que se produce engrosamiento
y pérdida de elasticidad de la pared arterial.
La más importante y la más frecuente
de estas enfermedades es la
aterosclerosis, en la que la materia
grasa se acumula debajo del revestimiento interno
de la pared arterial. |
La
aterosclerosis afecta a las arterias del cerebro, el
corazón, los riñones, otros órganos
vitales y los brazos y las piernas. Cuando la aterosclerosis
se desarrolla en las arterias que alimentan el cerebro
(arterias carótidas), se puede producir un ictus;
cuando se desarrolla en las arterias que alimentan el
corazón (arterias coronarias), se puede producir
un infarto de miocardio.
En
la mayoría de los países occidentales,
la aterosclerosis es la enfermedad más frecuente
y la causa principal de muerte, representando el doble
de las muertes por cáncer y 10 veces más
que por accidentes. A pesar de los significativos avances
médicos, la enfermedad de las arterias coronarias
(que es producida por la aterosclerosis y causa los
infartos) y el ictus aterosclerótico son responsables
de más fallecimientos que todas las demás
causas juntas.
DESARROLLO
DE LA ATEROSCLEROSIS
La
aterosclerosis comienza cuando los monocitos (un tipo
de glóbulos blancos) que se hallan en la circulación
sanguínea, entran en la pared arterial y se transforman
en células que acumulan materias grasas. Esta
situación provoca un engrosamiento en algunas
zonas (placas) del revestimiento interno de la pared
arterial.
 |
Calcificación:
Proceso
mediante el cual los tejidos organicos se endurecen
por el deposito de sales cálcicas dentro
de estas sustancias
|
 |
Hemorragia:
Salida
de sangre hacia los vasos sanguineos |
 |
Ulceración:
Un
defecto local o una excavación en la superficie
del tejido que se produce por tejido inflamatorio
o necrótico.
|
 |
Trombosis:Lla
formacion, desarrollo o presencia de un trombo.
Una agregación de factores sanguineos,
principamente plaquetas y fibrina, frecuentemente
causando obstruccion vascular.
|
CAUSAS
La
aterosclerosis se inicia cuando unos glóbulos
blancos llamados monocitos migran desde el flujo sanguíneo
hacia el interior de la pared de la arteria y se transforman
en células que acumulan materias grasas. Con
el tiempo, estos monocitos cargados de grasa se acumulan
y producen engrosamientos irregularmente repartidos
por el revestimiento interno de la arteria. Cada zona
de engrosamiento (llamada placa aterosclerótica
o ateroma) se llena de una sustancia blanda parecida
al queso, formada por diversas materias grasas, principalmente
colesterol, células musculares lisas y células
del tejido conjuntivo. Los ateromas pueden localizarse
en cualquier arteria de tamaño grande y mediano,
pero, por lo general, se forman donde las arterias se
ramifican (presumiblemente porque la turbulencia constante
de estas zonas, que lesiona la pared arterial, favorece
la formación del ateroma).
Las
arterias afectadas por la aterosclerosis pierden su
elasticidad y, a medida que los ateromas crecen, se
hacen más estrechas. Además, con el tiempo
los ateromas acumulan depósitos de calcio que
pueden volverse frágiles y romperse. Entonces,
la sangre puede entrar en un ateroma roto, aumentando
su tamaño y disminuyendo todavía más
la luz arterial. Un ateroma roto también puede
derramar su contenido graso y desencadenar la formación
de un coágulo sanguíneo (trombo). El coágulo
estrecha aún más la arteria e incluso
puede ocluirla o bien se desprende y pasa a la sangre
hasta llegar a una arteria más pequeña,
donde causará una oclusión (embolia).
SINTOMAS
Por
lo general, la aterosclerosis no produce síntomas
hasta que no estrecha gravemente la arteria o causa
una obstrucción súbita. Los síntomas
dependen del lugar donde se desarrolla la aterosclerosis:
el corazón, el cerebro, las piernas o casi en
cualquier parte del organismo.
Dado
que la aterosclerosis disminuye de manera importante
la luz de una arteria, las zonas del organismo que ésta
alimenta pueden no recibir suficiente sangre y, en consecuencia,
el oxígeno necesario.
El
primer síntoma del estrechamiento de una arteria
puede ser un dolor o un calambre en los momentos en
que el flujo de sangre es insuficiente para satisfacer
las necesidades de oxígeno. Por ejemplo, durante
el ejercicio, una persona puede sentir dolor de pecho
(angina), debido a la falta de oxígeno en el
corazón; o mientras camina, pueden aparecer calambres
en las piernas (claudicación intermitente), debido
a la falta de oxígeno en las extremidades. Estos
síntomas se desarrollan gradualmente a medida
que el ateroma constriñe la arteria. Sin embargo,
cuando se produce una obstrucción súbita,
los síntomas aparecen inmediatamente (por ejemplo,
cuando un coágulo sanguíneo se enclava
en una arteria).
FACTORES
DE RIESGO
El
riesgo de desarrollar aterosclerosis aumenta con la
hipertensión arterial, los altos valores de colesterol,
el tabaquismo, la diabetes, la obesidad, la falta de
ejercicio y la edad avanzada. Tener un pariente cercano
que ya ha desarrollado aterosclerosis a una edad temprana
también aumenta el riesgo. Los varones tienen
un riesgo mayor de padecer esta enfermedad que las mujeres,
aunque después de la menopausia el riesgo aumenta
en las mujeres y finalmente se iguala al de los varones.
Las
personas con homocistinuria, una enfermedad hereditaria,
desarrollan ateromas con gran facilidad, sobre todo
en edad juvenil.
La
enfermedad afecta a muchas arterias pero no las arterias
coronarias que alimentan el corazón. Por el contrario,
en la hipercolesterolemia familiar hereditaria, los
valores extremadamente elevados de colesterol en la
sangre provocan la formación de ateromas en las
arterias coronarias mucho más que en las otras
arterias.
PREVENCION
Y TRATAMIENTO
Para
prevenir la aterosclerosis, se deben eliminar los factores
de riesgo controlables, como los valores elevados de
colesterol en la sangre, la presión arterial
alta, el consumo de tabaco, la obesidad y la falta de
ejercicio. Así, dependiendo de los factores de
riesgo específicos de cada persona, la prevención
consistirá en disminuir los valores del colesterol,
disminuir la presión arterial, dejar de fumar,
perder peso y hacer ejercicio. Afortunadamente, tomar
medidas para llevar a cabo algunos de estos objetivos
ayuda a llevar a cabo los otros. Por ejemplo, hacer
ejercicio ayuda a perder peso, lo cual a su vez ayuda
a disminuir los valores del colesterol y de la presión
arterial. Del mismo modo que dejar de fumar ayuda a
bajar los valores del colesterol y de la presión
arterial.
El
hábito de fumar es particularmente peligroso
para las personas que ya tienen un riesgo elevado de
sufrir enfermedades cardíacas. Fumar cigarrillos
disminuye la concentración del colesterol bueno
o colesterol con lipoproteínas de alta densidad
(HDL) y aumenta la concentración del colesterol
malo o colesterol con lipoproteínas de baja densidad
(LDL). El colesterol también aumenta el valor
del monóxido de carbono en la sangre, lo que
puede incrementar el riesgo de lesiones del revestimiento
de la pared arterial y además contrae las arterias
ya estrechadas por la aterosclerosis y, por tanto, disminuye
la cantidad de sangre que llega a los tejidos. Por otra
parte, fumar aumenta la tendencia de la sangre a coagularse,
lo que incrementa el riesgo de enfermedad arterial periférica,
enfermedad de las arterias coronarias, ictus y obstrucción
de un injerto arterial tras una intervención
quirúrgica.
El
riesgo que tiene un fumador de desarrollar una enfermedad
de las arterias coronarias está directamente
relacionado con la cantidad de cigarrillos que fuma
a diario. Las personas que dejan de fumar tienen la
mitad del riesgo de los que siguen fumando (con independencia
de cuánto hayan fumado antes de abandonar el
hábito). Dejar de fumar también disminuye
el riesgo de muerte tras una cirugía de revascularización
coronaria (bypass) o de un infarto. También disminuye
la incidencia de enfermedades en general y el riesgo
de muerte en pacientes con aterosclerosis en arterias
distintas de las que alimentan el corazón y el
cerebro.
En
definitiva, el mejor tratamiento para la aterosclerosis
es la prevención. Cuando la aterosclerosis se
vuelve lo suficientemente grave como para causar complicaciones,
se deben tratar las complicaciones mismas (angina de
pecho, infarto, arritmias, insuficiencia cardíaca,
insuficiencia renal, ictus u obstrucción de las
arterias periféricas).
Mayo
2002
Tomado
del Manual Merck Sharp & Dohme de España,
S.A.
Madrid, España.
Natalia
Jaramillo - Enfermera Licenciada, U.J.
Editora Contusalud.com
|
