|
CAUSAS DE MUERTE SUBITA EN NIÑOS
A
diferencia del adulto, en los niños la mayoría de las
causas de muerte súbita son extra cardíacas. En el lactante
el mecanismo aún no está completamente precisado. Se
ha relacionado con tabaquismo en la madre, reflujo gastroesofágico,
posición en decúbito prono, deficiencia de deshidrogenasa
de la coenzima A y disfunción de la glándula pineal.
Entre el 10 a 20% son debidas a causas no naturales.
|
Medidas
de Prevención
- Lo
más importante es la prevención: mantenga lejos
del alcance de los niños objetos pequeños que
puedan tragar y asfixiarlos por atragantamiento.
Sustancias tóxicas, licor, sedantes.
- Compruebe
la adecuada temperatura de la habitación del
niño e investigue la posibilidad de contaminación
por monóxido de carbono (CO) como filtraciones
de la chimenea o del sistema de calefacción,
gases provenientes del automóvil, etc.
|
 |
- En
caso de fumigaciones en el hogar, solicite al técnico
la información sobre grado de toxicidad de la sustancia
y los cuidados requeridos, pero mantenga al niño lejos
de la casa el tiempo prudente.
- Tenga
cuidado con envolturas plásticas, látex o pedazos
de globos que el niño pueda llevarse a la cara y producirle
asfixia.
- Extreme
los cuidados con la bañera, la tina, el jacuzzi y
la piscina.
- Mantenga
lejos de las ventanas sillas u otros objetos que los
niños puedan usar para alcanzar el dintel.
- Proteja
los puntos de electricidad con cubiertas especiales.
- No
permita que los niños entren a la cocina, en especial
en el momento de la preparación de alimentos por el
riesgo de quemaduras y heridas.
 |
Cada
grupo de edad cuenta con sus propios peligros. Con
los recién nacidos hay que extremar la atención
en su respiración porque apenas están desarrollando
las vías aéreas superiores y están aprendiendo a
respirar; ellos dependen mucho de la respiración
nasal y les cuesta respirar por la boca cuando sus
fosas nasales se obstruyen. |
Son
frecuentes en ellos los vómitos y por ende la broncoaspiración,
lo cual obliga a tener una buena técnica de alimentación
para evitar la sobre distensión gástrica y la acumulación
de gases. Además, recuerde que en la fase oral tienden
a llevarse todo a la boca y los objetos pequeños representan
un serio peligro.
Es
recomendable que los niños recién nacidos duerman en
la habitación con sus padres. Cuando el niño comienza
a caminar se agregan muchos más peligros, unos por caídas
y otros por su inagotable curiosidad. Revise usted mismo
en su casa todo lo que puede representar una agresión
para su hijo pequeño. ¡Jamás
deje solo a su hijo!.
Nunca
lo deje encerrado en el automóvil por el riesgo de asfixia
entre otros peligros. En los niños escolares se suman
los accidentes automovilísticos, atropellamientos, caídas
en sus juegos, etc. No exagere sobreprotegiéndolo, por
el contrario facilítele el crecimiento y desarrollo,
enseñándole a reconocer el peligro y evitarlo y a tomar
las medidas de prevención para que sus juegos y deportes
sean seguros. No olvide el cuidado que debe tener con
las armas de fuego o de otro tipo.
Nuestra
recomendación es que los padres y las personas encargadas
del cuidado de niños, tengan en cuenta y lleven a cabo
las medidas de prevención en el hogar y fuera del mismo
y dominen las maniobras básicas de reanimación cardiopulmonar
con las cuales podrían salvar la vida de su propio hijo.
MANIOBRAS
BASICAS DE REANIMACION
Paso
1
Llame
y estimule al bebé para verificar si está consciente.
Si NO RESPONDE pida
a una persona que llame inmediatamente al Centro Regulador
de Urgencias local (125 en Cartagena, 125 en Bogotá,
911 en USA).
Paso
2
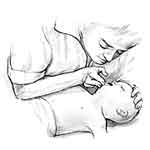 |
Coloque
al bebé boca arriba. Tenga en cuenta el A,
B, C de la reanimación.
-
A:
Airway. Apertura de la vía Aérea.
-
B:
Breathing. Respiración. Respiración Boca a
Boca.
-
C:
Circulation. Circulación. Compresiones torácicas
externas.
|
Para
abrir la vía aérea, coloque la cabeza en posición neutra
(no es necesario inclinarla hacia atrás), sostenga la
barbilla, ábrale la boca y retire objetos extraños que
estén allí. No introduzca los dedos en la garganta.
Realice
el M.E.S.
-
M:
MIRO la expansión del tórax.
-
E:
ESCUCHO los ruidos respiratorios
-
S:
SIENTO la respiración con mi mejilla.
Paso
3
|
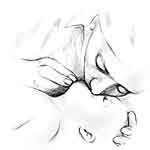
Si
no respira, inicie de inmediato la respiración
boca a boca.
No
es necesario pinzar la nariz del bebé, sino cubrir
su boquita y nariz con la suya, insuflando con
suavidad pequeñas cantidades de aire en 3 ocasiones
consecutivas. cuerpo extraño.
|
 |
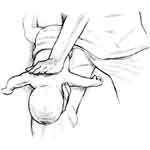 |
Dificultad
para la entrada de aire puede deberse a un cuerpo
extraño que está obstruyendo la vía aérea -atragantamiento,
en ese caso apoye al bebé sobre su antebrazo, sosteniéndolo
con la mano por la mandíbula y golpéelo varias veces
en la espalda hasta cuando arroje el |
Voltéelo,
retire de su boca el cuerpo extraño y reanude la respiración
boca a boca. En los recién nacidos se dan 30 a 40 respiraciones
por minuto, mientras en los lactantes 20.
Paso
4
|
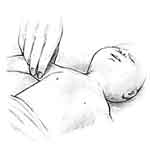
Verifique
si tiene pulso.
En
el bebé el pulso se toma en la arteria braquial,
en la parte media e interna del brazo.
|
 |
Paso
5
|
|
Si
no siente pulso durante 5 segundos inicie las
compresiones del tórax.
Utilice
dos dedos de su mano y comprima en la parte media
del esternón, deprimiéndolo 2 cm.
|
|
En
los recién nacidos se hacen de 120 a 140 compresiones
por minuto y en los niños lactantes 100.
Se
realizan 5 compresiones por cada respiración boca
a boca.
|
|
REPASO
1.
Son esenciales las Medidas de
Prevención.
2.
En caso de emergencia NO PIERDA
LA CALMA Y ACTUE. Verifique el estado de conciencia.
Si no responde pida ayuda.
A)
Coloque al bebé boca arriba con la cabeza en posición
neutra.
Compruebe si respira y si no lo hace inicie la respiración
boca a boca.
B)
Tome el pulso y si no hay comience las compresiones
del tórax alternándolas con la respiración.
Si el niño está inconsciente pero respira y tiene
latidos, manténgalo cómodo y siga controlándolo hasta
cuando llegue la ayuda médica o pueda llegar a un
hospital.
C)
Si no respira pero tiene pulso,
hágale la asistencia respiratoria y controle el pulso.
Fuentes:
Cardiocaribe.com
- Institulo de Cardiología del Caribe, S.A.
Manual
de Reanimación Cerebro-CardioPulmonar. Matiz H., (Ed).
Fundación Escuela Colombiana de Medicina. Ed. Kimpres
Ltda, Bogotá 1993.
Guías
de actuación clínica de la Sociedad Española de Cardiología
en resucitación. Rev Esp Cardiol 1999; 52: 589-603
Heart
information Network: www.heartinfo.org
www.gema.org.ar
American Heart Association.
Enero
2002
Escrito
por: Orlando Navarro Ulloa, M.D. Médico Internista -
Cardiólogo
Natalia Jaramillo - Enfermera Licenciada, U.J.
Editora Contusalud.com
|
